Mikor veszélyes a sarokrepedés- Fertőzés, gyulladás és a fekély kialakulása
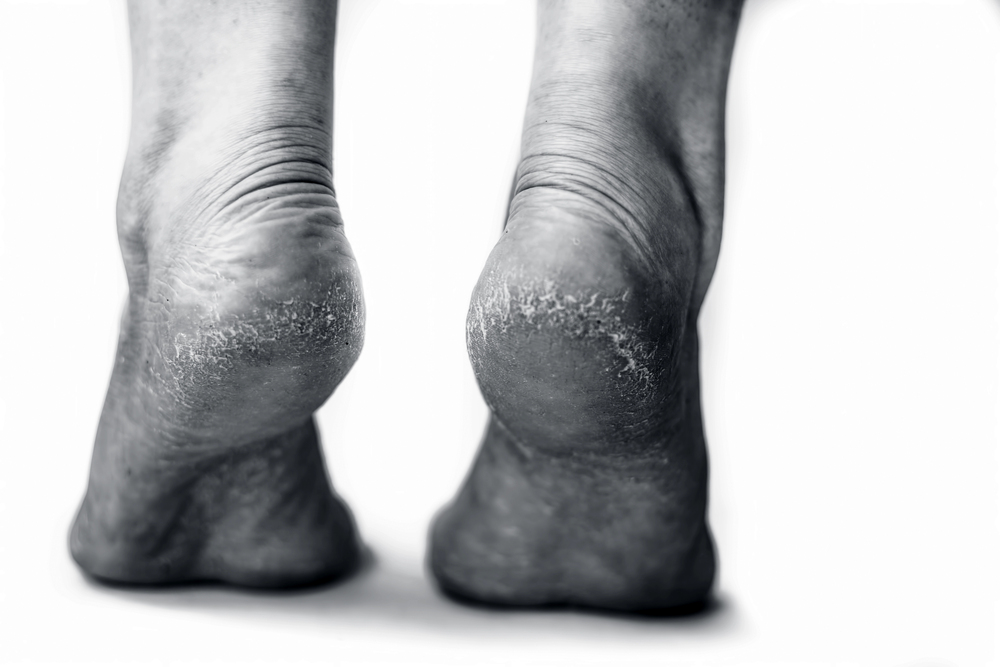
A legtöbb sarokrepedés megfelelő ápolással rendezhető. De vannak helyzetek, amikor a berepedt sarok már nem pusztán száraz bőr kérdése, hanem gyulladás, fertőzés vagy akár fekélyesedés alakul ki a háttérben. Fontos felismerni a figyelmeztető jeleket, mert ilyenkor nem elég csak krémet használni.
Fertőzés és gyulladás a berepedő saroknál: mikor „csak” repedés, miko rvan baj, és mikor fekélygyanús?
A berepedő sarok legtöbbször nem egyik napról a másikra alakul ki. Általában hónapok alatt „épül fel” egy olyan állapot, amikor a talp bőre megvastagszik, kiszárad, rugalmasságát veszti, majd a terhelésnél (járás, állás, futás, kemény talaj, papucs) a bőr nem tud már együtt mozogni a láb mozgásával. Ilyenkor a berepedezés nem egyszerűen „esztétikai” probléma: a repedés tulajdonképpen egy nyílt kapu, amin keresztül könnyebben bejuthatnak kórokozók, és könnyebben elindulhat egy gyulladásos folyamat is.
A gyulladás és a fertőzés nem ugyanaz. Gyulladás akkor is lehet, ha nem fertőzés okozza: például amikor a repedés széle irritált, a környező bőr vörösebb, feszül, ég, és a szervezet „helyi riasztórendszere”, az immunrendszer aktiválódik. Fertőzésről akkor beszélünk, amikor mikroorganizmusok (leggyakrabban baktériumok, ritkábban gombák) ténylegesen elszaporodnak a sérült bőrben, és ez már látható-tapintható tüneteket ad. Diabéteszes láb szövődményeknél például a fertőzések jelentősége különösen nagy, mert idegrendszeri érzéskiesés (nem fáj úgy, nem tűnik fel), és keringési romlás (lassabb gyógyulás) együtt is jelen lehet.
Milyen fertőzések a leggyakoribbak berepedő saroknál?
A hétköznapokban a repedések környékén leggyakrabban baktériumok okoznak felülfertőződést. A bőr normál flórájában is előforduló baktériumok közül különösen gyakori szereplő a Staphylococcus aureus, mert jól tapad a bőrhöz, és sérült bőrfelszínen könnyebben elszaporodik. Diabéteszes lábfertőzéseknél a kórokozók köre tágabb lehet (akár többféle baktérium egyszerre), és a fertőzés mélyebbre is terjedhet.
Gombás érintettség (például lábgomba) inkább úgy jön képbe, hogy a bőr eleve sérülékenyebb, hámló, viszkető, felázásra hajlamos lesz, és erre „ráülhet” egy bakteriális gyulladás. A gomba sokszor nem a mély repedést „szereti”, hanem a környezetet készíti elő: a bőr védelme gyengül, a felszín egyenetlenebb, és könnyebb megtelepedni más kórokozóknak is.
Milyen életmód és helyzetek mellett gyakoribb a felülfertőződés?
A felülfertőződés esélye nő, ha a repedés rendszeresen nedvesedik vagy felázik (például sok izzadás, zárt cipő egész nap, rosszul szellőző lábbeli), és utána nem tud rendesen kiszáradni, vagy ha a repedést folyamatosan „piszkáljuk” (reszeljük, kapargatjuk, kisollóval vágjuk a megvastagodott részt, közben mikro-sérüléseket csinálunk). Gyakoribb lehet akkor is, ha valaki közösségi vizes helyekre jár (uszoda, szauna), mert ott a bőr könnyebben felázik, és a felszíni mikrobiológiai terhelés is nagyobb.
Van egy „csendes” rizikófaktor is: ha a bőr már régóta nagyon száraz és megvastagodott, sokan ösztönösen azt érzik, hogy „minél többet kaparom, annál jobb lesz”. Rövid távon simábbnak tűnik, de valójában ez gyakran fenntartja a sérülékeny állapotot, és könnyebben kialakul egy gyulladásos–fertőzéses kör.
Mikor gyanús fertőzés, és mikor kell azonnal orvos?
Ha a repedés környéke csak száraz és megvastagodott, az önmagában még nem fertőzés. Fertőzésre akkor kezdj gyanakodni, ha a repedés környezetében a bőr egyértelműen melegebb, élénkebben piros, duzzadtabb, és a fájdalom/érzékenység nem arányos azzal, amit látsz. Gyanús jel az is, ha a repedés nedvezik, gennyes váladék jelenik meg, kellemetlen szag alakul ki, vagy a bőr „szétázott”, fehéresen felpuhult a repedés körül. Diabétesz vagy érzészavar esetén külön nehézség, hogy a fájdalom akár hiányozhat is a neuropátia miatt — ezért ott a látványos jelekre (bőrpír, melegség, váladék, duzzanat) kell még inkább figyelni.
Azonnali orvosi vizsgálat indokolt, ha láz, hidegrázás, gyorsan terjedő bőrpír, erős duzzanat jelentkezik, ha a piros csík „kúszik” felfelé a lábon, vagy ha a repedés környékén hirtelen romlik az állapot. Ilyenkor nem „kenőcs-kérdésről” beszélünk, hanem arról, hogy a fertőzés mélyebbre terjedhet, és ez gyors orvosi beavatokzást igényel.
Fekély vagy „csak” repedés?
A repedés jellemzően a megvastagodott, száraz bőr „mechanikai szakadása”. A fekély (ulcus) viszont egy olyan seb, ami nem akar gyógyulni, mert a háttérben általában keringési elégtelenség, cukorbetegséghez társuló idegkárosodás, vagy ezek kombinációja áll, és a szövetek tartósan rosszabb oxigén- és tápanyagellátást kapnak.
A fekély gyanúját erősíti, ha a seb mélyül, „kráterszerű”, a széle élesebb, a közepe sárgás-szürkés lepedékes lehet, és a környező bőr nem egyszerűen száraz, hanem sokszor „betegesen” megváltozott. Artériás keringési elégtelenségnél gyakran társulhat hozzá hideg láb, sápadtabb bőr, gyengébb pulzus a lábfejen, terhelésre jelentkező fájdalom (pl. járáskor lábszárfájdalom), vagy nyugalmi fájdalom. Vénás elégtelenségnél inkább boka körüli ödéma, barnás elszíneződés, feszülő lábszár, visszértágulat, bőrkérgesedés–keményedés jellegű elváltozások kísérhetik.
A legfontosabb gyakorlati üzenet: ha azt látod, hogy „nem akar javulni”, inkább romlik, vagy a seb mélyül, esetleg feketedés, szürkés elszíneződés, elhalás gyanúja felmerül, akkor ez már nem otthoni kenegetés kérdése.
Diabéteszes lábnál a fekélyek és fertőzések elkülönítése azért is nehezebb, mert a kettő gyakran együtt jár: a fekély „kaput nyit”, a fertőzés rárakódik. A szakmai gyakorlatban ezért léteznek egyszerű vizsgálati lépések, képalkotás, labor, stb, mert ránézésre nem mindig lehet biztonsággal megmondani, milyen mély a folyamat.
Kik a kockázati csoportok, akiknél sokkal hamarabb kell komolyan venni?
Vannak helyzetek, amikor ugyanaz a repedés sokkal nagyobb kockázatot jelent. Ilyen a cukorbetegség, főleg ha már volt érzészavar, neuropátia (idegi érzéscsökkenés), vagy korábban lábseb. Ide tartozik az is, akinek érrendszeri betegsége van (perifériás verőérbetegség, érszűkület), aki dohányzik, aki idősebb, vagy aki korábban fekélyt már átélt. Kockázatot jelenthet továbbá minden olyan állapot, ami a gyógyulást lassítja: például jelentős ödéma, vénás elégtelenség, bizonyos immunrendszert gyengítő kezelések.
Ezekben a csoportokban az alapelv: inkább előbb nézze meg szakember, mint később. Nem azért, mert „pánikot keltünk”, hanem mert a késlekedés ára ezeknél a helyzeteknél nagyobb.
Kihez fordulj, ha már nem „lábápolási” szint a sarok, talp sebesedése?
Ha felülfertőződés gyanúja van, első körben sokszor a háziorvos is jó belépési pont, mert gyorsan tud irányítani, és fel tudja mérni, kell-e sürgős ellátás. Diabéteszes érintettségnél a diabetológia (cukorbeteg szakrendelés) nagyon fontos, mert a lábproblémák ott a gondozás szerves részei. Keringési gyanúnál az angiológia (érgyógyászat) vagy érsebészet a megfelelő irány, mert ha az alap keringési ellátás rossz, a sebgyógyulás is rosszabb lesz. Súlyos, elhúzódó, romló sebnél vagy diabéteszes láb gyanúnál sok helyen léteznek sebkezelő centrumok, ambulanciák / diabeetes szakrendelések, ahol célzottan erre vannak felkészülve.
A pedikűrös és a speciális lábápoló (gyakran „diabéteszes lábápolásban jártas” szakember) sokat segíthet a bőr kíméletes rendezésében és a köröm–bőr gondozásban, de a kompetenciahatár ott van, ahol fertőzés, mély seb, fekély, gyors romlás vagy keringési probléma gyanúja merül fel. Ilyenkor az ő szerepük az, hogy időben jelezzék: orvos kell.
Mit tehetsz megelőzésként, főleg ha rizikócsoportba tartozol?
A legnagyobb „megelőző csomag” a tudatosság és a figyelem. Ha cukorbeteg vagy, a láb napi ellenőrzése nem túlzás: egyszerűen azért, mert ha a neuropátia miatt nem érzel fájdalmat, érzékelés csökkent, a baj később tűnik fel. A keringés szempontjából a rendszeres mozgás, a dohányzás elhagyása, a testsúly és a vércukor rendezése mind olyan tényező, aminek a bőrön is látszik a „végeredménye”. A hidratálás (vízivás) önmagában nem „krém helyett” van, de a szervezet általános állapotához hozzátartozik. És ami saroknál gyakorlati: a túl agresszív reszelés helyett inkább a következetes, kíméletes rutin — mert a sérült bőr nem attól lesz jobb, hogy még jobban „megkínozzuk”.
A sarokrepedés sokszor egy hosszabb folyamat eredménye, amelyben a bőr állapota, a keringés, az anyagcsere vagy a hormonális működés is szerepet játszhat. Ha szeretnéd jobban megérteni, mi zajlik a háttérben, érdemes átolvasni a sarokrepedés belső okairól szóló összefoglalót, ahol részletesen bemutatjuk az anyagcsere-, hormonális és keringési összefüggéseket.
Cukorbetegség esetén különösen fontos a tudatosság, mert a láb állapota gyakran hamarabb jelez, mint gondolnánk. A cukorbetegség és sarokrepedés kapcsolatáról szóló cikkben részletesen kifejtjük, miért igényel ilyenkor nagyobb odafigyelést egy egyszerűnek tűnő berepedés is.
Ha pedig visszértágulat, ödéma vagy érszűkület is jelen van, akkor a keringési zavarok szerepét is érdemes megérteni, mert a talp és a sarok bőrének gyógyulási képessége szorosan összefügg a vérkeringés állapotával. most ott tartasz, hogy ránézel a sarkadra, és nem vagy biztos benne, csak felszíni szárazságot látsz-e, vagy már mélyebb berepedezés, esetleg gyulladás gyanúja is felmerül, akkor érdemes a képes sarok–talp tünetazonosítót megnézned. Ott könnyebb „helyére tenni”, milyen állapotról beszélünk, és mi az a pont, amikor már nem érdemes egyedül kísérletezni.
Források
Lipsky BA et al. (2004) Diagnosis and Treatment of Diabetic Foot Infections.

